ARTIGO COMPLETO – NOVO COFINANCIAMENTO DA APS E OS NOVOS INDICADORES DE QUALIDADE
Introdução
O modelo de financiamento da Atenção Primária à Saúde (APS) no Brasil passou por uma reformulação profunda. Com a publicação da Portaria GM/MS nº 3.493, de 28 de dezembro de 2024, e sua atualização pela Portaria GM/MS nº 6.907, de 29 de abril de 2025, o antigo Previne Brasil foi oficialmente substituído. Esse novo modelo adota uma lógica de financiamento que visa:
Fortalecer o vínculo das equipes com o território;
Incentivar o acompanhamento qualificado das pessoas;
Promover maior equidade na distribuição dos recursos;
Estimular a melhoria dos resultados na saúde.
Mais do que uma simples mudança de cálculo, essa transformação representa o estabelecimento de uma nova cultura de financiamento na APS. Quem organiza melhor o território, acompanha a população e garante qualidade no cuidado recebe mais recursos.
Base Legal do Novo Modelo
O novo cofinanciamento tem sustentação em três importantes instrumentos legais e orientadores:
Portaria GM/MS nº 3.493/2024:
Define os seis componentes do financiamento federal da APS.Portaria GM/MS nº 6.907/2025:
Estabelece as regras operacionais, os prazos, o período de transição até 2025 e os critérios de bloqueio ou suspensão de recursos.Notas Técnicas e Materiais Complementares do Ministério da Saúde:
Detalham os critérios de cálculo, classificação e as regras dos componentes e dos indicadores.
Os 6 Componentes do Novo Cofinanciamento da APS
O financiamento agora é estruturado em seis componentes, conforme descrito abaixo:
Fixo
Valor mensal pago por equipe (seja nas modalidades eSF ou eAP) para garantir o funcionamento básico das unidades e equipes. O cálculo é baseado no porte populacional e na vulnerabilidade social, mensurado pelo Índice de Equidade e Dimensionamento (IED).Vínculo e Acompanhamento Territorial
Recompensa o acompanhamento efetivo da população residente no território, considerando os cadastros e a produção registrada no sistema e-SUS.Qualidade
Incentiva a melhoria contínua do trabalho das equipes, utilizando indicadores de desempenho e a organização dos processos de trabalho.Programas, Serviços, Profissionais e Outras Composições
Financia programas específicos como o Consultório na Rua, Saúde Prisional, o IMulti, os agentes comunitários, entre outros.Saúde Bucal
Concede um valor mensal específico para equipes de saúde bucal, considerando a modalidade de trabalho, a carga horária e a população atendida.Per Capita Populacional
Valor fixo mensal destinado a cada habitante do município, calculado com base na estimativa populacional do IBGE, independentemente do cadastro ou da produção registrada.
Entendendo o Índice de Equidade e Dimensionamento (IED)
O IED é aplicado no cálculo do Componente Fixo, determinando os valores a serem repassados para cada equipe de eSF ou eAP. Seus principais critérios são:
Porte Populacional do Município: Quanto menor o município, maior tende a ser o valor pago.
Vulnerabilidade Social: Municípios com maior vulnerabilidade recebem valores mais elevados para compensar desafios adicionais.
Componente de Vínculo e Acompanhamento Territorial
Como Funciona
Esse componente é fundamentado em duas dimensões:
Dimensão Cadastro:
Avalia a quantidade, a qualidade e a atualização dos cadastros individuais e domiciliares.
Pontuação:
Cadastro individual: 0,75 ponto.
Cadastro individual + domiciliar: 1,5 ponto (o dobro).
Dimensão Acompanhamento:
Mede os contatos, visitas e atendimentos realizados pela equipe.
Cada pessoa acompanhada soma pontos, sendo que há pesos maiores para grupos prioritários, como crianças, idosos, beneficiários do Bolsa Família e do BPC.
Atenção – Limites de Cadastro (Teto por Equipe)
O Ministério da Saúde definiu parâmetros de referência e limites máximos para os cadastros realizados por cada equipe. Exceder o teto máximo impede que a equipe atinja a classificação “ÓTIMO” no escore do componente de vínculo, mesmo que a produção de acompanhamento seja adequada.
Tabela Oficial de Parâmetros e Limites Máximos de Cadastro por Equipe
A seguir, a tabela completa com os parâmetros e os tetos máximos para as modalidades eSF, eAP 30h e eAP 20h, organizados conforme o porte populacional do município:
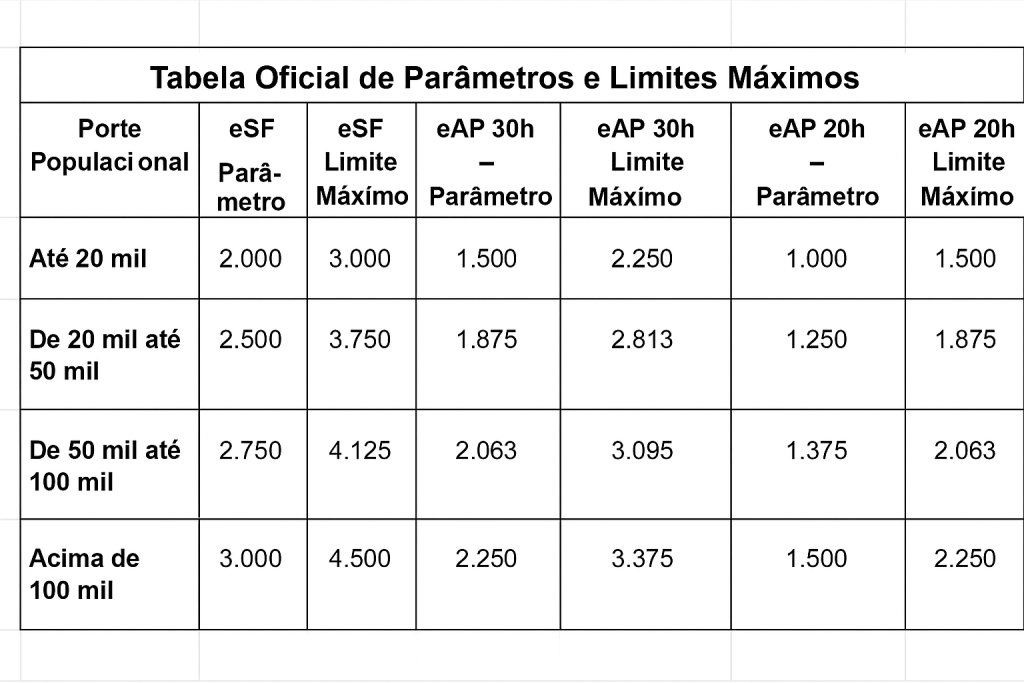
Regra Fundamental:
Se o número de cadastros ultrapassar o teto máximo estipulado, a equipe não poderá atingir a classificação “ÓTIMO” no escore do componente de vínculo, mesmo que a produção de acompanhamento seja considerada adequada.
Não existe, no entanto, um parâmetro mínimo oficial escrito, apenas os parâmetros de referência e os tetos máximos.
Componente de Qualidade – Novos Indicadores (2025)
Este componente é avaliado considerando duas dimensões:
1. Organização do Processo de Trabalho
Aspectos que são considerados:
Cadastro e atualização no CNES:
Importância de manter o cadastro atualizado, correto e sem duplicidades.Prontuário Eletrônico (PEC) funcionando ou equivalente:
Fundamental para a gestão da informação.Planejamento das ações da unidade:
Elaboração de planos que identifiquem as necessidades e estratégias de atuação.Reuniões mensais de equipe registradas:
Essenciais para garantir a organização e a comunicação interna.Análise de situação do território:
Diagnóstico local que embasa as ações e priorizações.
2. Desempenho Assistencial
A avaliação se dá por meio dos novos indicadores de saúde, divididos em três grupos:
Grupo C – Cuidado na APS (7 Indicadores):
Mais acesso na APS.
Desenvolvimento infantil.
Cuidado na gestante e puérpera (com 11 ações específicas).
Cuidado da pessoa com diabetes.
Cuidado da pessoa com hipertensão.
Cuidado da pessoa idosa.
Prevenção do câncer (rastreamento de câncer de colo e mama).
Grupo B – Saúde Bucal (7 Indicadores):
Primeira consulta odontológica programada.
Tratamento odontológico concluído.
Taxa de exodontia (quanto menor, melhor).
Escovação supervisionada.
Procedimentos odontológicos preventivos.
Tratamento restaurador atraumático (ART).
Média de atendimentos odontológicos.
Grupo A – IMulti (2 Indicadores):
Média de atendimentos da IMulti por pessoa.
Ações interprofissionais realizadas.
Os indicadores acima estão detalhados na Nota Técnica nº 3/2025-CGESCO/DESCO/SAPS/MS e começaram a ser monitorados oficialmente a partir de 2025.
Valores do Componente de Qualidade
A remuneração mensal das equipes, de acordo com a classificação alcançada no componente de Qualidade, é definida da seguinte forma:
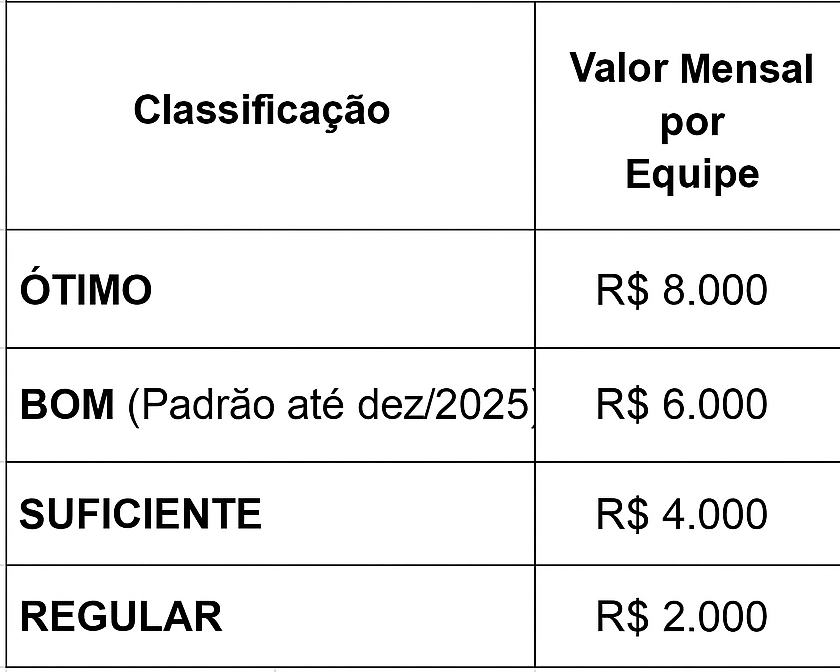
Atenção: Até dezembro de 2025, todos os municípios receberão a classificação “BOM”, independentemente da avaliação. A partir de 2026, a classificação passará a refletir a nota real das equipes.
Financiamento da Saúde Bucal
Além do Componente de Qualidade, a Saúde Bucal possui modalidades e valores específicos, que variam conforme a carga horária e a natureza do território (comum ou em áreas de quilombolas/assentamentos):
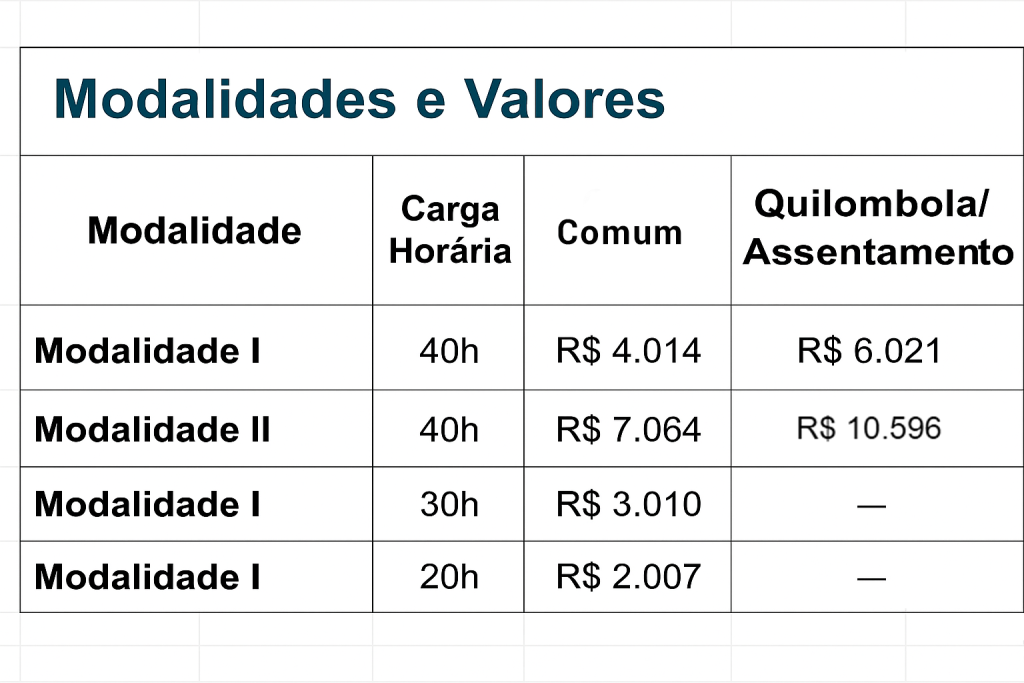
Observação: Áreas classificadas como quilombolas ou de assentamento recebem valores maiores como forma de incentivo, devido à maior vulnerabilidade dos territórios.
Vale ressaltar que a Saúde Bucal também está sujeita ao mesmo Componente de Qualidade, seguindo os critérios definidos para as demais equipes.
Componente Per Capita Populacional
Este componente é calculado de forma simples e direta, sem depender de cadastros ou produção registrada. Seus valores são:
Valor anual por habitante: R$ 5,95
Valor mensal por habitante: R$ 0,4958
A base de cálculo é a população residente, segundo os dados do IBGE.
Impactos em 2026 – Fique Atento!
Regime de Transição:
Até dezembro de 2025, permanece a regra de transição, em que todos os municípios recebem a classificação “BOM” no vínculo e na qualidade.A Partir de Janeiro de 2026:
Cada equipe passará a ser classificada com base no desempenho real dos indicadores de qualidade, no acompanhamento da população e na organização do território. Municípios que não se prepararem adequadamente poderão sofrer uma queda expressiva no repasse mensal.
Resumo das Ações Prioritárias para os Municípios
Para assegurar um repasse adequado e otimizar os resultados na APS, os municípios devem:
Manter o CNES atualizado, correto e sem duplicidades.
Organizar os cadastros individuais e domiciliares.
Garantir o acompanhamento contínuo da população.
Implementar e registrar o prontuário eletrônico (PEC).
Capacitar as equipes quanto aos novos indicadores.
Realizar reuniões mensais de equipe e registrá-las.
Executar planejamento e análise da situação do território.
Preparar a legislação municipal para regulamentar gratificações de desempenho, se houver interesse em utilizar o incentivo adicional anual.
Acompanhar mensalmente os resultados para evitar surpresas em relatórios trimestrais ou anuais.
Conclusão
O novo cofinanciamento da APS representa uma transformação profunda no funcionamento do SUS. Trata-se de um modelo que vai além do simples repasse financeiro, exigindo uma gestão técnica aprimorada, organização das informações e um compromisso total com o território e com as pessoas.
Municípios que se adaptarem prontamente a esse novo cenário terão vantagens significativas:
Mais recursos financeiros;
Melhores indicadores de desempenho;
Uma atenção primária mais forte e qualificada.
A transformação já começou – e a preparação hoje é fundamental para garantir que o futuro da saúde seja cada vez mais eficiente e resolutivo para toda a população.